沈悦 吴莉莉
摘要 目的 研究非药物治疗的足月妊娠期糖尿病患者引产时机对母婴妊娠结局的影响。方法 选取 2019年1—6月我院收治的非药物治疗的足月妊娠期糖尿病患者为研究对象,根据引产时机选择孕期40周以上引产患者为观察组,孕期39~40周引产患者为常态组,每组250例。观察两组分娩方式及母婴结局。结果 两组产妇分娩方式、产后24小时出血量、新生儿Apgar评分及出生体重及巨大儿和新生儿低血糖发生率比较,差异均无统计学意义(P>0.05);常态组新生儿窒息、胎儿窘迫发生率均高于观察组,差异有统计学意义(P<0.05)结论 非药物治疗的足月妊娠期糖尿病患者在孕40周后引产可有效降低新生儿窒息、胎儿窘迫发生率。
关键词 非药物治疗;足月产妇;妊娠期糖尿病;引产时机不同;母婴妊娠结局
中图分类号 R714.256 文献标识码 A 文章编号 1671-0223(2020)18-065-03
妊娠期糖尿病是以糖代谢异常为表现的妊娠期特有疾病类型,主要是指患者妊娠前糖代谢正常,但在妊娠过程中首次发生的糖尿病,对于大多数妊娠期糖尿病患者来说,疾病不仅会在一定程度上引起患者糖尿病酮症酸中毒、新生儿呼吸窘迫综合征、产后出血、巨大儿等并发症,且会大大增加母婴远期发生代谢综合征、肥胖、糖尿病的风险。临床对于>40周尚未临产且无严重并发症患者,往往采取引产措施,以免发生过期妊娠等不良事件,但妊娠期糖尿病患者引产时机尚不完全清楚[1]。本研究旨在探讨非药物治疗的足月妊娠期糖尿病患者引产时机对母婴妊娠结局的影响。
1 对象与方法
1.1 研究对象
以我院2019年1—6月收治的足月妊娠期糖尿病患者为研究对象。纳入条件:单胎妊娠产妇;血糖控制较好患者(空腹血糖水平≤5.3mmol/L,餐后1小时血糖值≤7.8mmol/L,2小时血糖值≤6.7mmol/L)。排除条件:精神病史或意识障碍患者;肾、肝、心功能障碍患者;胆汁淤积综合征、感染等疾病患者;恶性肿瘤等危重疾病患者;服用降糖药物患者;中途退出研究患者。根据引产时机及组间基本特征均衡的原则,选择孕期39~40周引产者为常态组,孕期40周以上引产者为观察组,每组250例。常态组中初产妇170例,经产妇80例;年龄21~34岁,平均28.93±1.21岁。观察组中初产妇162例,经产妇88例;年龄22~35岁,平均28.45±1.36岁。两组上述资料比较差异无统计学意义(P>0.05)。
1.2 引产方法
对于Bishop宫颈成熟度评价结果≤6分患者,初产妇经阴道实施地诺前列酮栓(生产厂商:北京华尔孚制药公司;药品批号:注册证号H20040368)治疗,促进患者宫颈成熟;对于经产妇或Bishop宫颈成熟度評价超过6分患者,将2.5单位缩宫素注射液(生产厂商:成都市海通药业有限公司;药品批号:国药准字H51021982)通过平衡液稀释至0.01单位/mL,予以患者静脉滴注治疗;对于规律宫缩、催产3天尚未临产的失败引产患者则进行剖宫产治疗。
1.3 观察指标
观察两组分娩方式、新生儿Apgar评分、出生体重、产妇产后24小时出血量、母婴结局。详细记录两组剖宫产、阴道助产以及自然分娩患者例数,产妇产后24小时出血量,新生儿出生体重、新生儿Apgar评分,巨大儿、新生儿低血糖、新生儿窒息、胎儿窘迫婴儿例数。
1.4 数据分析
采用统计学软件SPSS 23.0进行数据的统计分析,计量资料用“±s”表示,组间均数比较采用t检验;计数资料计算率(%),组间率比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
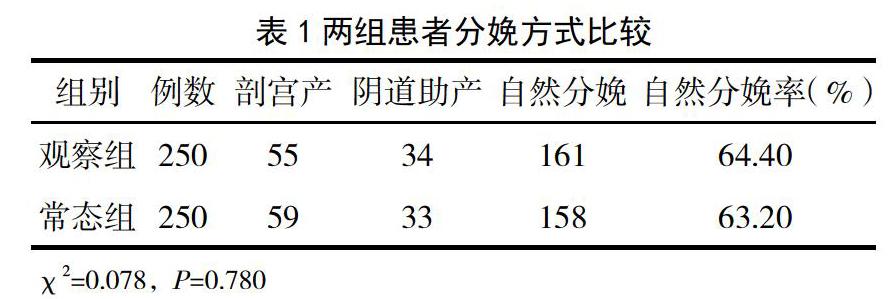
2.1 两组患者分娩方式比较
两组产妇均以自然分娩方式为主,自然分娩率差异无统计学意义(P>0.05),见表1。
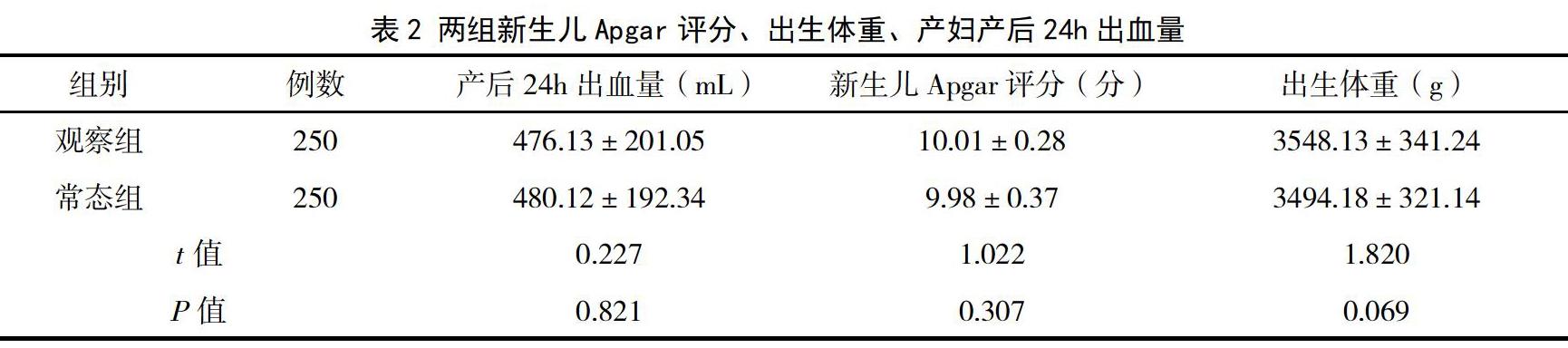
2.2 两组新生儿Apgar评分、出生体重、产妇产后24小时出血量比较
两组产妇产后24小时出血量、新生儿Apgar评分及出生体重比较,差异无统计学意义(P>0.05),见表2。
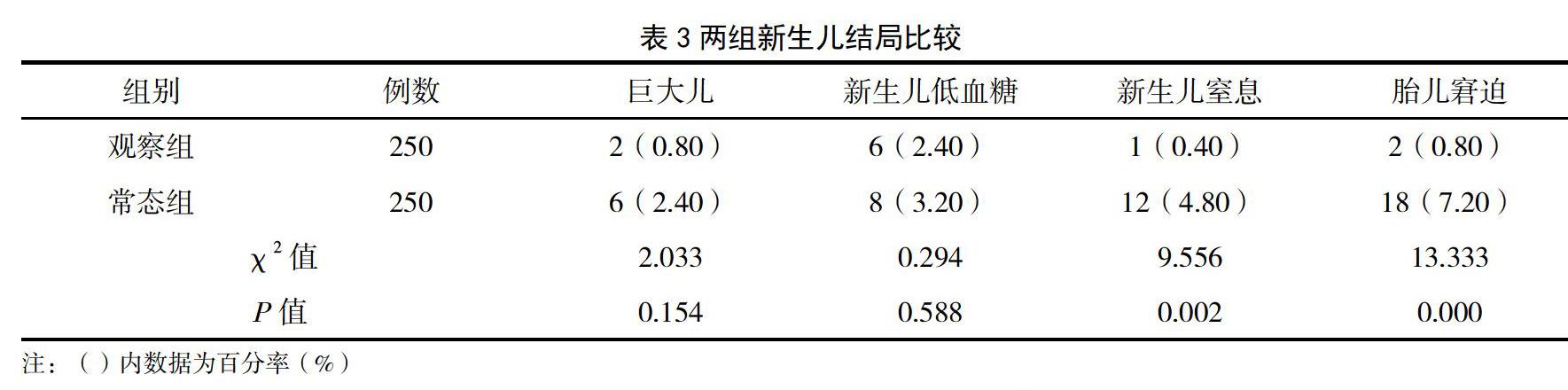
2.3 两组新生儿结局比较
两组巨大儿、新生儿低血糖发生率比较,差异无统计学意义(P>0.05);常态组新生儿窒息、胎儿窘迫发生率均高于观察组,差异有统计学意义(P<0.05),见表3。
3 讨论
妊娠期糖尿病与患者机体妊娠期胰岛素分泌量升高具有显著相关性,由于机体胰岛素含量增多,导致胰岛素代偿性分泌不足,不断降低患者胰岛素敏感性,最终导致患者血糖水平升高、糖耐量异常,引发妊娠期糖尿病。临床多通过运动、饮食等方式控制患者血糖水平[2]。良好血糖控制者若无剖宫产指征,可采取自然分娩形式,而不同引产时机对患者分娩结局也存在一定影响,大量研究结果表明,妊娠期糖尿病是最为常见的妊娠问题,在良好控制血糖水平的背景下,患者总体剖宫产率、引产失败率并未随着妊娠孕周的延迟而增长,但临床对于血糖水平控制良好的足月妊娠期糖尿病患者的引产时机仍存在显著争议[3]。
既往有研究提出,由于妊娠期糖尿病处于高血糖环境中,子宫对缩宫素敏感性显著降低,对于延长孕周引产会大大增加患者产后出血量。而本研究结果表明,两产妇产后24小时出血量差异无统计学意义(P>0.05)。妊娠期糖尿病最为常见的并发症为羊水过多及巨大儿,对于孕晚期发生巨大儿的概率约为足月儿的3~7倍,而肩难产发生率约为足月儿的2倍[4]。本次研究结果数据表明,妊娠期糖尿病患者孕周增加并没有对新生儿出生体重产生明显影响,也无羊水过少情况,主要是由于妊娠期糖尿病患者血糖水平稳定,明显改善了胎儿宫内高糖环境[5]。本研究结果显示常态组新生儿窒息、胎儿窘迫发生率均高于观察组,表明孕40周后引产可有效降低足月非药物治疗的妊娠期糖尿病患者新生儿窒息、胎儿窘迫发生率,可能是由于孕40周后孕妇宫颈相对而言成熟度较好,所需引产时间相对较少所致[6]。
综上所述,孕40周后引产可有效降低非药物治疗的足月妊娠期糖尿病患者其新生儿窒息、胎儿窘迫发生率,具有重要的临床指导意义。
4 参考文献
[1] 张丽娟,吴宇碧,廖滔, 等.356例足月妊娠期糖尿病孕妇引产效果的随机对照研究[J].皖南医学院学报,2019,38(2):129-132.
[2] 晏三华,万静雯,熊贤海, 等.低位双腔水囊联合缩宫素应用于晚期妊娠期糖尿病引产的临床效果[J].中国当代医药,2019,26(1):148-150.
[3] 靳蕊蕊,王文玲,吴岐珍, 等.引产时机对妊娠期糖尿病妇女母婴结局影响的研究[J].中国妇幼健康研究,2017,28(12):1657-1659.
[4] 李玉琴,叶敏慧.A1级妊娠期糖尿病足月引产时机探讨[J].中国计划生育学杂志,2017,25(7):482-484.
[5] 周丽丽.妊娠期糖尿病A1级孕妇围生期结局分析及终止妊娠时机探讨[J].中国医药科学,2019,9(6):96-98.
[6] 马秋萍.血糖控制良好的妊娠期糖尿病预产期前后引产对母儿结局的影响[J].中国保健营养,2019,29(26):384-385.
[2020-09-30收稿]
猜你喜欢 妊娠期糖尿病 孕前体质量指数对妊娠期糖尿病孕妇营养干预的临床分析中国实用医药(2017年36期)2018-01-15实施循证护理干预对妊娠期糖尿病患者血糖的改善及预后影响分析糖尿病新世界(2017年11期)2017-10-20糖化血红蛋白水平与妊娠期糖尿病患者不良妊娠结局的相关性分析糖尿病新世界(2017年9期)2017-09-07妊娠期糖尿病患者血脂控制适宜范围分析中国医药导报(2017年17期)2017-07-27非药物治疗及其联合胰岛素控制妊娠期糖尿病患者血糖水平的临床作用探析糖尿病新世界(2017年3期)2017-06-24妊娠期糖尿病患者治疗中胰岛素泵皮下注射和多次胰岛素皮下注射的临床效果比较中国实用医药(2017年11期)2017-05-29早期护理干预对妊娠期糖尿病母儿围生期并发症的影响中国当代医药(2017年9期)2017-05-12小剂量舒芬太尼复合罗哌卡因对妊娠期糖尿病产妇剖宫产术效果的影响糖尿病新世界(2016年24期)2017-04-14护理干预在妊娠期糖尿病孕妇分娩中的临床应用价值中国实用医药(2016年10期)2016-05-04孕期维生素D水平检测与妊娠期糖尿病的关系分析中国当代医药(2014年21期)2014-09-03




